

Las Entidades Promotoras de Salud (EPS) estuvieron esta semana nuevamente en la palestra, porque el presidente Gustavo Petro pidió que todas las instituciones que estén en quiebra se liquiden, pues no hay más alternativas tras el hundimiento de su propuesta de reforma.
A esa situación se sumó un nuevo caso de un paciente que murió en espera de que la Nueva EPS le entregara su medicamento: Jeison Javier Pinzón Sandoval, un joven diagnosticado con leucemia linfoblástica aguda; además, la Procuraduría concluyó que el niño Kevin Acosta murió por negligencia de la Nueva EPS. En fin, otras rayas para el tigre, como reza el dicho.
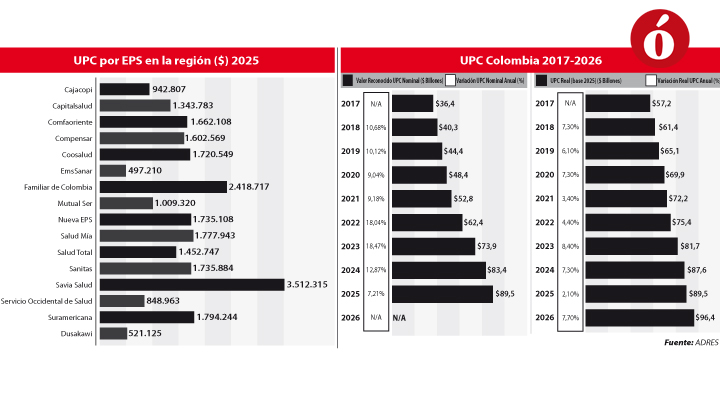
Aquí cabe la pregunta: ¿no tienen dinero las EPS para responderle a sus afiliados? La respuesta la dio a La Opinión el director de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (Adres), Félix León Martínez Martín, quien precisó que, el año pasado, giraron a estas entidades por concepto de UPC $2.081.000 en el Régimen Contributivo y $1.620.000, en el Subsidiado.
La Unidad de Pago por Capitación (UPC) es el valor anual que el Estado paga a las EPS por cada afiliado. “Para este año, estamos pagando $2.297.000 en el Contributivo y 1.904.983 en el Subsidiado”, dijo el funcionario.
Destacó que el presupuesto para atender el sistema de salud aumentó 60% desde 2022: el monto pasó de $71.6 billones, en agosto de 2022, cuando asumió el poder Petro, a $110.7 billones en 2026.
Solo en recursos entregados a las EPS y red hospitalaria nacional por afiliado fueron $7.3 billones mensuales durante 2025; este año serán $8.5 billones mensuales.
Al aterrizar los giros en Norte de Santander, la Adres pagó el año pasado al departamento, en promedio, $1.802.714 por UPC. En total, se giraron alrededor $3 billones ($2.2 billones en el Subsidiado y $0.8 billones en el Contributivo), los cuales se distribuyeron en 1.6 millones de afiliados, aproximadamente.
“Lo importante de estas cantidades que aplica a los afiliados de los regímenes Contributivo –unos 24 millones- y Subsidiado – más o menos 28 millones- es cómo se paga, que es la labor de la Adres”, apuntó Martínez.
Lea aquí: Fueron unas elecciones válidas, legítimas y transparentes: MOE en Norte de Santander
¿Cómo se paga?
La Adres recibe el tercer día hábil de cada mes los recursos del presupuesto nacional y del Sistema General de Participaciones (SGP) y el día quinto de cada mes lo está colocando en todas las EPS y las IPS del país en el régimen subsidiado, más de 3.700 clínicas y hospitales.
¿Cuánto dinero le giraron al Hospital Universitario Erasmo Meoz (HUEM) de Cúcuta?
El año pasado fueron $125.702 millones, de los cuales $79.900 millones, aproximadamente, fueron para atender afiliados del Régimen Subsidiado y $45.700 millones para el Contributivo.
¿Esto incluye la atención a migrantes?
Los migrantes se pagaron aparte. Se giraron a los hospitales del departamento $85.920 millones, de los cuales unos $50.000 millones correspondieron al Erasmo Meoz.
¿Cómo distribuyen las EPS el dinero a sus IPS?
Antiguamente se entregaba el dinero a las EPS y ellas lo distribuían, pero como había mucha queja en el flujo de recursos, ahora, en el Plan de Desarrollo, se ordenó que las EPS intervenidas o que no cumplan con el patrimonio deben pagar por giro directo.
¿Cómo funciona esto con Nueva EPS?
Por ejemplo, se le pagan $2 millones mensuales por afiliado del Contributivo a Nueva EPS: El 20% ($400.000) se le gira a esa EPS y el 80% ($1.6 millones) a su red de IPS, proveedores y gestores farmacéuticos, pero se le obliga a entregarlo a las clínicas y hospitales y demás integrantes de su red el mismo día.
¿Por qué la crisis con las EPS, a pesar de los giros de la Adres?
Muchas EPS tienen problemas financieros y han acumulado una deuda liquidada de $32 billones con clínicas, hospitales y proveedores, reportada por la Contraloría el año pasado. Además, hay ineficiencias en el gasto de la UPC, como sobreprecios en medicamentos y gastos no justificados. Ha habido 130 EPS cerradas y quedan unas 30 activas.
¿Qué otros problemas hay?
Otro es la deuda corriente de los 90 días últimos, pero como movemos $7 billones mensuales, eso es bastante dinero. Y otro factor es que las EPS que están vigentes tienen una deuda acumulada de $12 billones con los proveedores.
Hay muchos problemas en los acuerdos entre las partes. Como la EPS es un negocio y la clínica es otro negocio, a veces no se ponen de acuerdo en la forma de pago de la deuda. Entonces, por ejemplo, una EPS rompe con un proveedor farmacéutico y, hasta que no organiza nuevamente los servicios, se presentan problemas serios para los afiliados.
¿Qué irregularidades han encontrado?
Hemos encontrado repetición de reportes, precios fuera de lo debido, compras extrañas de medicamentos sin licencia y sobrecostos. Encontramos que, el año pasado, se gastaron $500.000 millones de más en sobreprecio de medicamentos por encima del valor regulado, pacientes que los han trasladado 125.000 veces en ambulancia en el mismo día y toda clase de gastos no justificados.
Lea aquí: Una ‘relación amorosa sostenible’, el éxito de la gestión de Hugo Vergel en Aguas Kpital
¿Cuál ha sido el papel de la Adres en la crisis de medicamentos?
La Adres no interviene directamente en las negociaciones entre la industria farmacéutica y las EPS. Los medicamentos están incluidos en el pago per cápita a las EPS y estas les pagan a los proveedores, salvo algunos que se pagan aparte en presupuestos máximos.
¿Y la integración vertical?
Las EPS tienen problemas de integración vertical, donde les interesa pagar a sus propios negocios (clínicas y proveedores) en lugar de ahorrar. Hay amiguismo en ventajas en lo que respecta a medicamentos, muchos problemas en esta estructura del sistema y, por eso, la única salida es que en el Congreso se apruebe una reforma seria para todo este sistema financiero y contractual.
¿Qué hace la Adres con estos hallazgos?
Analiza las bases de datos de las EPS y, cuando encuentra irregularidades, las pone en conocimiento de la Superintendencia de Salud, la Contraloría, la Procuraduría y la Superintendencia de Industria y Comercio.
¿Cree que eliminar las EPS resolvería el problema?
Lo que se ha propuesto el Gobierno es que las EPS sigan manejando los servicios de salud, pero no el dinero. Recibirían un presupuesto per cápita para ordenar y pagar servicios, pero la Adres pagaría las cuentas y se encargaría de las análisis del gasto que las EPS requieran.
¿La Adres tendría la capacidad para asumir esas funciones?
Sí, tiene la capacidad técnica para hacer los pagos y los análisis del gasto. En la propuesta de reforma actual, las EPS harían la auditoría y la Adres haría los pagos.
¿Insuficiencia de recursos?
El líder del Centro de Investigación para el Análisis de Datos Económicos y Sectoriales de la Universidad Politécnico Grancolombiano, Jaime Edison Rojas, recordó que los recursos de sistema tienen tres orígenes principales: la contribución de los trabajadores mes a mes, impuestos a los licores, juegos de azar y otras fuentes de ingresos del Gobierno y aportes del Seguro Obligatorio de Accidentes de Tránsito (SOAT).
Rojas afirmó que la crisis en el sistema de salud se debe efectivamente a la gran deuda acumulada por las EPS, las cuales aducen que no han recibido del todo los ingresos del Estado y que, además, la UPC no es suficiente para poder financiar los gastos por afiliado.
“Ahí hay un indicador bastante importante, que es el gasto de bolsillo de las personas en salud, el cual se ha venido incrementando. Entonces, no hay los suficientes recursos para pagarles a las IPS, que son las que ponen la cara ante el afiliado y que prestan los servicios médicos”, expresó el investigador.
Jaime Edison Rojas reconoció que ha habido casos de corrupción en algunas EPS, que han utilizado los recursos de la salud para invertirlos en otras cosas, pero también es cierto que hay una insuficiencia de recursos. Añadió que algunas EPS se han logrado sostener de forma solvente y han invertido en infraestructura y ampliado la cobertura.
El docente del Grancolombiano dijo que, para mejorar la situación financiera del sistema, hay dos formas urgentes que servirían: una es aumentar el valor de la UPC y mejorar esa transferencia de recursos del Estado hacia las EPS, que se más rápido, y la otra es reducir el gasto de bolsillo en salud de los colombianos.
Gracias por valorar La Opinión Digital. Suscríbete y disfruta de todos los contenidos y beneficios en http://bit.ly/SuscripcionesLaOpinion .




















